Contrairement aux apparences, vu le foisonnement des publications sur la crise Covid19, il est très difficile d’accéder à la connaissance statistique. C’est vrai chez nous mais également dans les autres pays. Pour ne prendre qu’un exemple, on rappellera que la Belgique a été le seul pays européen à comptabiliser, dès le départ, les décès en EHPAD alors que dans notre pays et dans d’autres, il a fallu attendre le mois d’avril.
Aujourd’hui, encore, derrière l’apparente précision des données émanant du Ministère des solidarités et de la santé, on ne distingue pas parmi les décès survenus en hôpital ceux constatés en EHPAD. Le démographe Jean Marie Robine résume la situation de confusion existante, en déclarant que les chercheurs qui ont tenté d’obtenir des informations n’ont pu les obtenir. En Ile-de-France, indique le Monde. Il aura fallu attendre le 15 avril pour avoir des statistiques de mortalité dans les établissements pour personnes âgées, car «il a fallu compter sur le bon vouloir des élus locaux ». Enfin, il reste ce que l’on appelle le grand angle mort, c’est-à dire ce qui se rapporte au domicile, certains chercheurs estimant que les éléments n’en seront connus qu’en décembre. Les données servant de base à ce document émanent essentiellement de l’INSEE qui a établi des comptabilisations quotidiennes des décès au niveau national, régional et départemental. Cependant, les données, notamment chiffrées, se modifient rapidement en fonction de l’évolution de la situation pandémique et les chiffres présentent la situation à un instant donné et seraient différents à T+1.
La présentation du bilan,
Elle se fera en 3 parties : les données nationales, car la situation francilienne ne peut être appréciée que relativement c’est-à-dire en la rapportant au niveau de celle du niveau métropolitain ; les données régionales ; enfin, le niveau infrarégional où sera particulièrement analysé le cas des EHPAD.
Première partie : Le niveau national
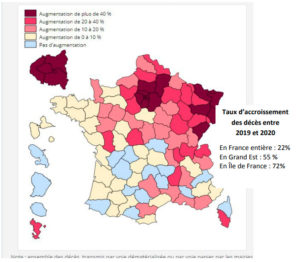
La carte ci-après montre clairement que 2 régions se sont particulièrement distinguées : le Grand Est et l’Ile de France
La répartition nationale selon le sexe montre que le virus a touché indifféremment les uns et les autres. Les taux d’accroissement de mortalité ont été de 23% pour hommes et 22% pour les femmes, alors que la surmortalité masculine a été particulièrement importante en Ile de France, les taux d’accroissement ayant été respectivement de : + 86 % pour les premiers, quand + 80 % pour les secondes. Si, on examine la répartition selon les lieux de décès, on retiendra qu’au plan national : les décès en hôpitaux et cliniques ont représenté la moitié du total, les EHPAD comptant pour 16%, le reste regroupant le domicile et autres lieux.
En réalité, ces chiffres sous estiment les EHPAD pour plusieurs raisons. D’abord, on l’a dit plus haut, les recensements en EHPAD ont été tardifs. En second lieu, une partie des morts en établissements de soins sont en réalité des personnes venant d’EHPAD. Enfin, la comparaison des taux d’accroissement de la mortalité entre 2019 et 2020 montre combien les EHPAD ont davantage été victimes puisque le taux d’accroissement de la mortalité a été de : + 50% pour les établissements médico-sociaux et + 25% dans les établissements sanitaires. Le 27 mai, Santé publique France décomptait, au niveau national, 28 596 décès, dû au Covid19 depuis le 1er mars, dont 10 335 en EHPAD, soit 37% du total, l’organisme précisant qu’il avait dû revoir ce chiffre à la hausse depuis le bilan antérieur.
L’Ile de France a, depuis le début, été considérée comme zone à risques et classée en zone rouge. Elle demeure à ce jour, la seule région classée en orange et non en vert. Si l’on suit l’évolution qui s’y est produite, on note pour la première semaine, soit début mars, qu’il n’existait au départ que quelques foyers de contamination concentrés sur l’est parisien et la petite couronne. La seconde semaine faisait apparaître l’accroissement des contaminations et leur extension à un certain nombre de communes, notamment Gennevilliers, Aubervilliers, Bobigny, mais aussi le Kremlin-Bicêtre. À Paris, aux arrondissements de l’Est parisien, venaient s’ajouter les 13ème et 14ème. Tous les départements franciliens ont, sur la période du 1er mars au 4 mai, été touchés et classés zone rouge, mais en laissant toutefois voir des situations différentes. Paris et les Yvelines, notamment, représentant les moins affectés, avec des taux d’accroissement des décès de l’ordre de 62 et 63 %. À l’autre extrémité, se situaient les Hauts de Seine et la Seine-Saint-Denis qui connaissaient des accroissements supérieurs à 100 %. Enfin, les quatre autres départements se situaient à des niveaux intermédiaires avec des taux d’accroissement de 74 à 88 %.
En ce qui concerne la situation des EHPAD, on a parlé d’hécatombe, et le terme n’est pas trop fort, pour qualifier la situation francilienne. En effet, si l’Ile de France a annoncé un taux moyen d’accroissement des décès de 72%, il monte à 172% en EHPAD. À titre de comparaison, on retiendra que les chiffres dans les autres régions sont sans commune mesure, comme le montre le tableau ci-après.

Dès le 8 Avril, le directeur de l’ARS d’Ile de France, Aurélien Rousseau, reconnaissait que « la quasi-totalité des 700 EHPAD de la région était touchée ».
Les Hauts de Seine et la Seine Saint Denis se détachent clairement, eux qui ont connu respectivement, une multiplication par 4 et 3,5, du nombre de décès dans les établissements d’hébergement pour personnes âgées. Les autres départements n’ont pas été épargnés et ont vu également leurs EHPAD fortement touchés.
En valeur absolue, 2 départements franciliens ont connu le plus grand nombre de décès, la Seine (Paris) avec près de 3 000 morts et les Hauts-de-Seine, 2 000. Il y en a eu 1 773 dans le Val de Marne qui est celui des autres départements ayant connu le plus de décès. Comment peut-on expliquer que les EHPAD aient connu cette situation ? Il n’existe pas une cause spécifique à laquelle pourrait être attribuer la responsabilité de la surmortalité en EHPAD, mais il y a plutôt un faisceau d’éléments de nature diverse qui ont cumulé leurs effets. Certains ont été largement mis en évidence dans les discours ou publications, mais ils ne sont pas nécessairement ceux ayant exercé le plus d’influence. D’autres, sont demeurés plus latents, mais doivent être connus, si l’on veut, à l’avenir, éviter la reproduction d’une catastrophe similaire et assurer aux plus âgés de notre société des années de vie, sinon heureuses du moins apaisées.
Les facteurs les plus connus sont de trois ordres : l’âge, la précarité, l’incurie de la gestion.
Combien de lits ?
Dans quel environnement ?
Avec quelle organisation spatiale ?
Quelle structuration interne ?
Quels équipements ?
Quelle gouvernance ?
Marie GEOFFROY
Secrétaire Générale de la Corerpa,